In der medizinischen Forschung werden Versuche weltweit immer noch an Millionen von Mäusen, Kaninchen, Ratten, Hunden und Affen durchgeführt, auch wenn es in letzter Zeit immer schwieriger wird, Tierversuche genehmigen zu lassen. Insbesondere in der biomedizinischen Grundlagenforschung betonen Forscher die hohe Bedeutung dieser Tierversuche immer wieder. Krankheiten wie Krebs, Demenz, Herzkrankheiten oder auch Diabetes gelten noch immer als unheilbar. Tierversuche seien daher unverzichtbar, um beispielsweise neue Medikamente zu testen. Stimmt das aber wirklich?
Nein, sagt Dr. Joachim Wiest, Geschäftsführer des Münchner Unternehmens cellasys. „Wir haben hier die Möglichkeit, dass wir einfach Krebszellen nehmen, die man bei der deutschen Sammlung für Mikroorganismen immer wieder bestellen kann, mit diesem System monitoren und neue Medikamente hinzugeben können.“ Mit Hilfe der von cellasys entwickelten lab-on-a-chip-Technologie ist es den Wissenschaftlern möglich, anhand von Tests an einzelnen Zellen ebenso aussagekräftige Ergebnisse zu erzielen wie mit herkömmlichen Tierversuchen.
„Bei der Krebsforschung gibt es die personalisierte Medizin, dass man einem Krebspatienten eine Biopsie entnimmt, die auf das System gibt und vor Therapiebeginn weiß, welches Medikament am besten anschlagen wird“, erklärt Wiest. Durch Tests unterschiedlicher Medikamente und Ausschlussverfahren könnte man so bereits vor Therapiebeginn das beste Medikament für den jeweiligen Patienten auswählen. „Das gilt besonders für Patienten, die bereits aus-therapiert sind und bei denen schon viel probiert wurde. Da könnte man mit einer solchen Technologie schauen, was noch wirkt und was nicht mehr wirkt.“
Lesen Sie die ganze Serie über cellasys HIER
Zukunftsmusik
Die Betonung liegt hier jedoch auf könnte, denn leider ist eine solche individualisierte Chemotherapie noch Zukunftsmusik und Patienten müssen weiter warten, bis diese Methode im klinischen Einsatz sein wird. „Es ist wissenschaftlich bewiesen, dass es diese Möglichkeit gibt, aber die Zulassung ist sehr langwierig und sehr teuer. Die dauert Jahre bis Jahrzehnte“, sagt Wiest. „Wir hatten ein Projekt mit dem Krebsforschungszentrum in Heidelberg. Die haben sich die Technologie angesehen und waren davon überzeugt und wir sollten 1.000 Patienten damit untersuchen. Die Untersuchung eines Patienten kostet aber 2000 Euro, bei 1.000 Patienten sind das 2 Millionen Euro, die cellasys hätte aufbringen müssen.“ Für eine kleine Firma wie cellasys ist das natürlich unmöglich und so konnte diese Untersuchung nicht stattfinden. Zudem hätte diese Untersuchung auch noch lange nicht zu einer Zulassung des Verfahrens geführt.

© P.Wiesmayer
„Wir wären dann nur beim nächsten Schritt gewesen. Grundsätzlich ist die cellasys damit angetreten, eine individualisierte Chemotherapie bereitzustellen. Wir haben dann aber gesehen, dass der Marktzugang so schwierig ist und, dass man damit kein kleines Unternehmen betreiben kann. Daher haben wir uns nicht auf eine personalisierte Chemotherapie fokussiert, sondern auf toxikologische Untersuchungen mit lab on a chip.“
Momentan gib noch keine industriellen Anwender, das System läuft nur an Universitäten. „Ein System, mit dem auch geforscht wird, steht in München im Klinikum rechts der Isar und wir haben auch eine Kooperation mit der Technischen Universität München“, sagt Wiest, der auch Vorlesungen an der TUM hält.
Hoffnung für Diabetiker
Ein gemeinsames Projekt mit der TU München gab es bereits im Bereich Regenerative Medizin. „Es ging darum, Diabetes zu heilen, indem man Pankreaszellen transplantiert. Diabetiker produzieren kein Insulin, dafür ist die Pankreas zuständig, daher war die Idee, dass man gesunde Pankreaszellen nimmt und transplantiert“, führt Wiest aus. „Pankreasinseln, insbesondere insulinproduzierende Beta-Zellen, können unter verschiedenen Bedingungen der Nährstoffversorgung überwacht werden. Die metabolische Messung von Beta-Zellen oder Inselchen kann grundlegende Informationen über ihre Lebensfähigkeit und Funktionsfähigkeit in der regenerativen Medizin liefern.“
Die Schwierigkeit sei aber, dass man nur einmal transplantieren kann, weil man mit der Transplantation das Immunsystem anstoße. „Beim zweiten Mal werden die Zellen sofort abgestoßen. Das bedeutet, dass man bei diesem ersten Schuss möglichst vitale Betazellen verwenden sollte. Wir haben gezeigt, dass unsere Technologie gut geeignet ist, um die vitalsten Zellen auszuwählen.“
Das Verfahren ist jedoch für die unterschiedlichsten Anwendungsmöglichkeiten geeignet, wie Herzinsuffizienz, Knorpel Ersatz oder „wenn ein Organ ein Problem hat“, da man lebende Zellen untersuchen und die Qualität von biologischem Material beurteilen kann, das dann in der regenerativen Medizin eingesetzt wird. Diese lebenden, für derartige Versuche benötigten dreidimensionalen Zellkonstrukte, können im Labor patientenindividuell hergestellt werden, seien es Herzzellen, Hautzellen, Leberzellen oder dergleichen.

© cellasys
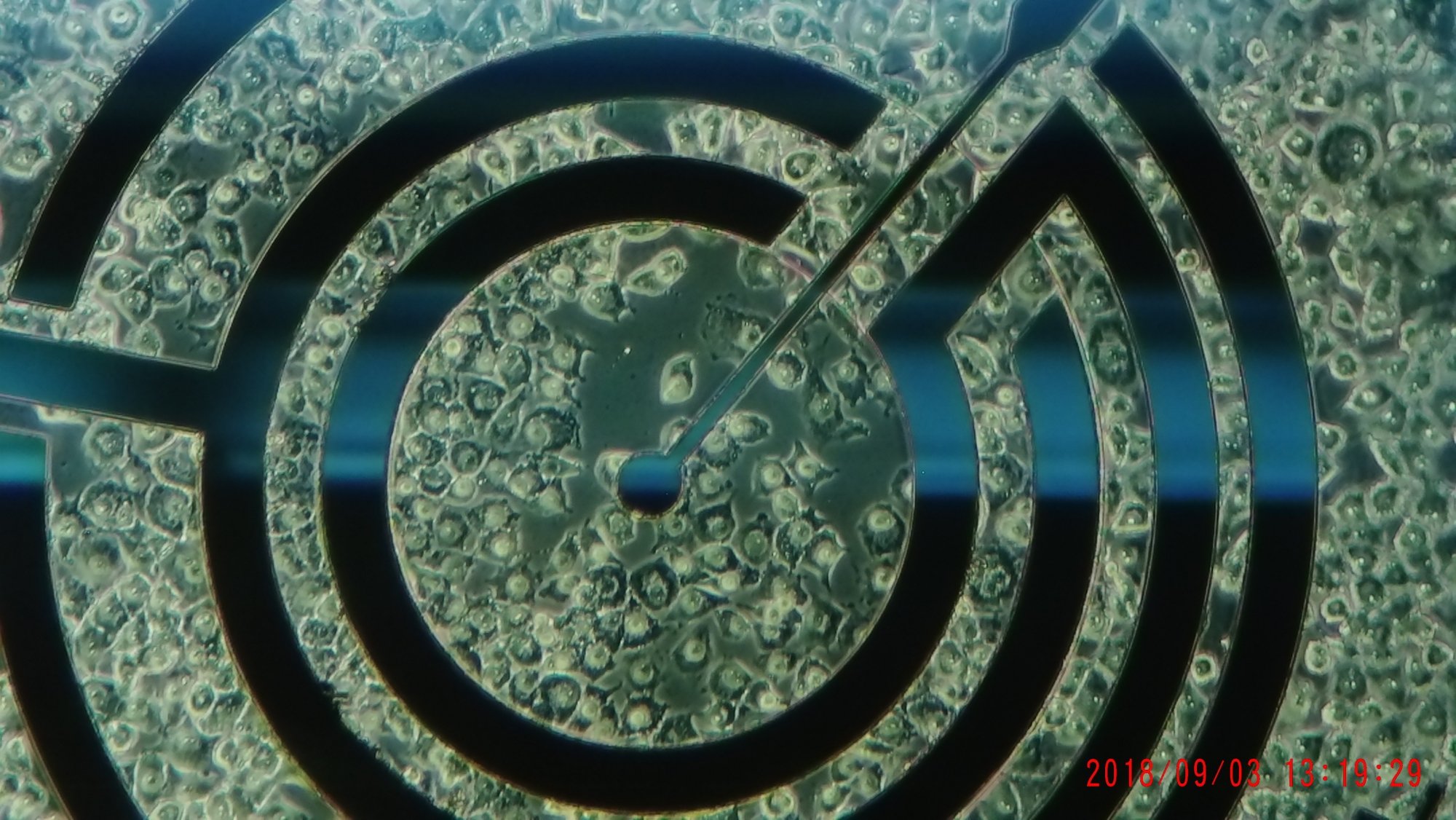
„Auf dem Bio Chip befinden sich miniaturisierte pH Sensoren, Sauerstoffsensoren, Temperatursensoren und Impedanzsensoren“, erläutert Wiest. „Wenn auf diesem Chip Zellen wachsen, kann so der pH-Wert und Sauerstoff gemessen werden, wie stark die Zellen auf einer Oberfläche anhaften und man kann sehen, wie stark die Zellen den pH-Wert in ihrer Umgebung verändern. Mit einem speziellen System werden diese Werte ausgelesen und Medikamente, Wirkstoffe, Chemikalien, was auch immer hinzugegeben. Man kann so direkt sehen, wie die Zellen darauf reagieren.“ Diese Prozedur läuft vollkommen automatisiert über Stunden, Tage und Wochen. „Es muss kein Laborarbeiter irgendetwas pipettieren, das geht alles automatisch. Wir haben Fluidik-Systeme entwickelt, die einen Monat lang autonom laufen.“
Überwacht bzw. durchgeführt und aufgezeichnet wird das Ganze im IMOLA-Labor, in dem die Sensoren elektronisch ausgelesen werden. „Man kann hier zum Beispiel sehen, wie viel Sauerstoff die Zellen verbrauchen. Sie sind gleichzeitig mit einem Fluidik-System verbunden, durch das sie mit den optimalen Nährstoffen versorgt werden, um auf dem System weiterleben zu können.“
Bei den Versuchen geht es aber natürlich nicht nur darum, Zellen am Leben zu erhalten, sondern zu sehen, wie sie auf bestimmte Reizstoffe wie Chemikalien bei Tests neuer Kosmetika reagieren. „Man kann zwischen Medien hin und her schalten und so auch beispielsweise eine bestimmte Konzentration einer Chemikalie oder eines Nährstoffes, die wir untersuchen wollen, hinzugeben. Das alles findet in einem auf 37° geheizten Wärmeschrank statt, um die Situation am menschlichen Körper möglichst getreu simulieren zu können.“
Marktführer
Die Parameter werden automatisch alle 5 Sekunden ausgelesen, wodurch nach einem Monat eine riesige Menge von Daten vorhanden sind, die ausgewertet werden müssen. Erst dann kommen wieder Menschen ins Spiel, was cellasys zum Marktführer bei derartigen Systemen macht. „Nach meinem Kenntnisstand gibt es kein vergleichbares System“, sagt Wiest. „Es gibt welche, die können auch Zellmodelle einen Monat lang untersuchen und auslesen, das muss aber immer mit einem Menschen passieren, automatisierte gibt es sonst keine.“
Neben der Möglichkeit, einen Monat lang autonom zu laufen, gibt es bei IMOLA eine weitere Besonderheit, die das System von anderen unterscheidet. „Wir haben die Fluidik so modifiziert, dass wir auf das Hautmodell auf dem Chip ein Medium pumpen können, es aber auch wieder abgezogen werden kann. Das ist noch näher an den realen Bedingungen auf der menschlichen Haut. Normalerweise hat man Zellkulturen in der Petrischale, wir haben zusätzlich noch ein automatisiertes Air Liquid Interface.“
Was lab on a chip und IMOLA auf dem Gebiet der Grundlagenforschung und beim Umwelt-Monitoring könn(t)en, lesen Sie im dritten und letzten Teil unserer kleinen Serie.
Weiterlesen:
Skin On A Chip – Forschung ohne Tierversuche
TUM-Spin-Off cellasys mit künstlicher Haut für Lush Prize nominiert